platelets چیست؟
رکنا: پلاکتها یا ترومبوسیتها، سلولهای خونی کوچکی هستند که در سیستم گردش خون بهطور موقت به کمک روندهای طبیعی بدن در جلوگیری از خونریزی و ترمیم بافتها میآیند. پلاکتها از میلوئید (یک نوع سلول بنیادی در مغز استخوان) به وجود میآیند. این سلولها برخلاف گلبولهای قرمز و سفید، هسته ندارند و تنها بهعنوان بخشهای ریز از سلولهای بزرگتر به نام "میگاکاریوسیتها" تولید میشوند.
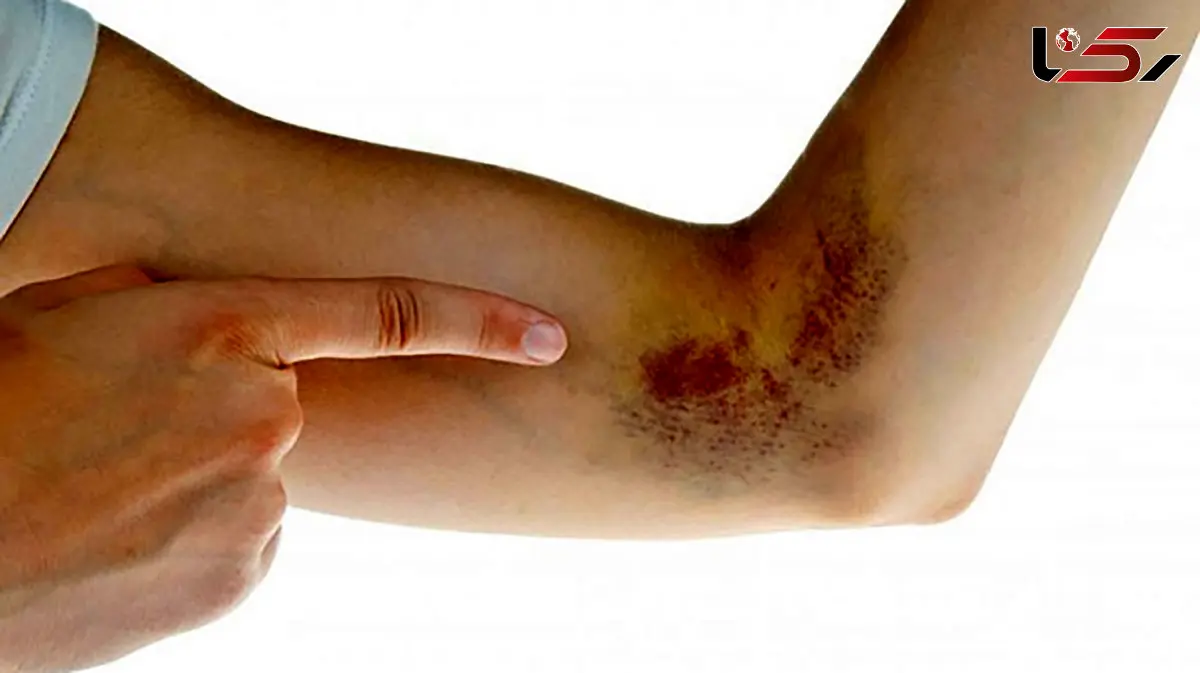
به گزارش رکنا، پلیتها (Platelets) یا پلاکت ها، سلولهای خونی ریزی هستند که در فرآیند انعقاد خون نقش دارند. این سلولها از مغز استخوان تولید میشوند و به صورت غیرطبیعی شکل دیسکی دارند. وقتی که رگهای خونی آسیب میبینند، پلاکتها به محل آسیب رسیده میروند و به یکدیگر چسبیده و لختهای تشکیل میدهند که از خونریزی جلوگیری میکند.
پلاکتها همچنین به ترمیم بافتها و جلوگیری از عفونت کمک میکنند. تعداد مناسب پلاکتها در خون برای عملکرد صحیح بدن ضروری است؛ کمبود پلاکت میتواند منجر به خونریزیهای غیرقابل کنترل شود، در حالی که تعداد زیاد پلاکتها ممکن است باعث لخته شدن خون و ایجاد خطراتی مانند سکته قلبی یا مغزی شود.
عملکرد پلاکتها
پلاکتها عملکرد بسیار مهمی در بدن دارند که بیشتر به فرآیندهای انعقاد خون و ترمیم بافتها مربوط میشود. در ادامه، به طور دقیقتر مراحل و عملکرد پلاکتها را بررسی میکنیم:
| مرحله | عملکرد پلاکتها |
|---|---|
| 1. جذب و چسبیدن به محل آسیب | پلاکتها به محل آسیب رگ خونی رفته و به سطح رگ آسیبدیده چسبیده و تجمع میکنند. |
| 2. فعالسازی پلاکتها | پلاکتها پس از چسبیدن، تغییر شکل داده و سطح خود را افزایش میدهند. |
| 3. ترشح مواد شیمیایی | پلاکتها مواد شیمیایی مانند ADP، سروتونین، کلسیم و دیگر پروتئینها را ترشح میکنند. |
| 4. تشکیل لخته پلاکتی | پلاکتها با هم چسبیده و لختهای موقت به نام "پلاگ پلاکتی" تشکیل میدهند. |
| 5. تشکیل لخته فیبرینی | با کمک پروتئینهای انعقادی، لخته پلاکتی به لختهای قویتر به نام "لخته فیبرینی" تبدیل میشود. |
| 6. پشتیبانی از ترمیم بافتها | پلاکتها با ترشح فاکتورهای رشد به ترمیم بافتهای آسیبدیده کمک میکنند. |
| 7. حفظ تعادل در خونریزی و لخته شدن | پلاکتها تعادل بین لخته شدن خون در محل آسیب و جلوگیری از لخته شدن غیرمجاز در بدن را حفظ میکنند. |
| 8. جذب و حذف لختههای خون | پس از ترمیم بافت، پلاکتها در فرآیند جذب و حذف لختههای خون مشارکت میکنند. |
1. جذب و چسبیدن به محل آسیب
زمانی که یک رگ خونی آسیب میبیند، پلاکتها به طور فوری به محل آسیب میروند. این فرآیند توسط پیامهای شیمیایی ارسالشده از سلولهای آسیبدیده تحریک میشود. پلاکتها از طریق گیرندههای خود به مولکولهای خاصی در دیواره رگهای آسیبدیده مانند "کلاژن" چسبیده و شروع به تجمع میکنند.
2. فعالسازی پلاکتها
بعد از اینکه پلاکتها به محل آسیب میچسبند، یک فرآیند به نام "فعالسازی پلاکتها" رخ میدهد. در این مرحله، پلاکتها تغییر شکل میدهند و سطح خود را افزایش میدهند. این تغییرات باعث میشود که پلاکتها به پلاکتهای دیگر متصل شوند و یک تجمع پلاکتی را تشکیل دهند.
3. ترشح مواد شیمیایی
پلاکتها به هنگام فعال شدن مواد شیمیایی خاصی را ترشح میکنند، از جمله:
آدنوزین دی فسفات (ADP): این ماده باعث جلب پلاکتهای بیشتری به محل آسیب میشود.
سروتون: این ماده باعث انقباض رگهای خونی شده و خونریزی را کاهش میدهد.
کلسیم و پروتئینهای دیگر: که به فرآیند لخته شدن خون و انعقاد کمک میکنند.
4. تشکیل لخته پلاکتی
پلاکتها با کمک پروتئینهایی که به سطح آنها وجود دارد، مثل "گلیکوپروتئینها"، به هم میچسبند و یک لخته پلاکتی ایجاد میکنند. این لخته، که بهعنوان "تخته پلاکتی" یا "پلاگ پلاکتی" شناخته میشود، در ابتدا یک لایه موقت است که به طور موقت از خونریزی جلوگیری میکند.
5. تشکیل لخته فیبرینی
لخته پلاکتی در مرحله بعدی با کمک پروتئینهای انعقادی خون، مانند فیبرینوژن، به لختهای قویتر تبدیل میشود که به آن لخته فیبرینی گفته میشود. این لخته با توجه به ویژگیهای آن، میتواند خونریزی را برای مدت زمان طولانیتر متوقف کند و آسیب به بافت را ترمیم کند.
6. پشتیبانی از ترمیم بافتها
پلاکتها علاوه بر توقف خونریزی، در فرآیند ترمیم بافتها نیز دخیل هستند. آنها از طریق ترشح فاکتورهای رشد و مواد شیمیایی دیگر به تسریع بهبود و بازسازی بافتهای آسیبدیده کمک میکنند.
7. حفظ تعادل در خونریزی و لخته شدن
پلاکتها باید به گونهای عمل کنند که خونریزی را در محل آسیب متوقف کنند، اما نباید به طور غیرمجاز لختههای خونی در جاهای دیگر بدن ایجاد کنند. این تعادل با همکاری سایر اجزای سیستم انعقادی خون، از جمله پروتئینهای انعقادی و آنتیکوآگولانتها، حفظ میشود.
8. جذب و حذف لختههای خون
پلاکتها همچنین نقش مهمی در فرآیند جذب و حذف لختههای خون ایفا میکنند. پس از ترمیم بافت و توقف خونریزی، لخته خون باید از بدن حذف شود. پلاکتها در این مرحله نقش دارند تا فرآیندهای لازم برای تجزیه و از بین بردن لخته خون آغاز شود.
مراحل عملکرد پلاکتها در توقف خونریزی
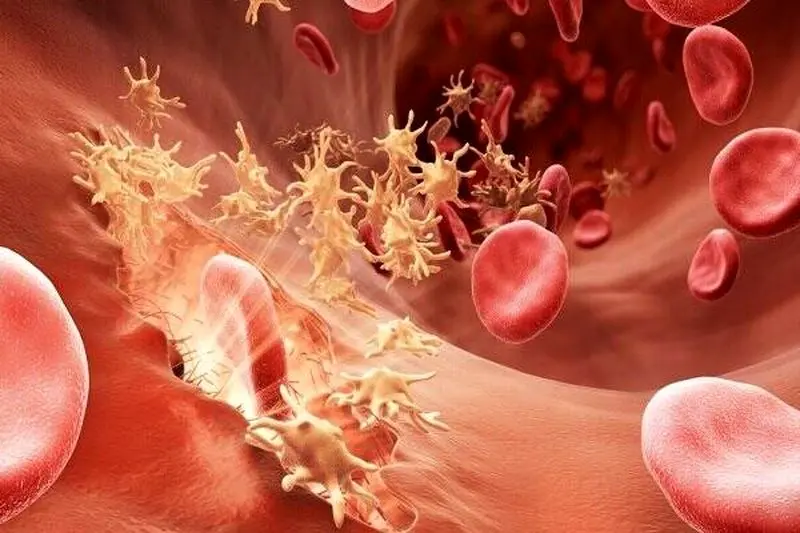
مراحل عملکرد پلاکتها در توقف خونریزی به طور خلاصه به شرح زیر است:
| مرحله | عملکرد پلاکتها |
|---|---|
| 1. آسیب به رگ خونی | رگ خونی دچار آسیب میشود و دیواره داخلی رگ در معرض مواد خاصی قرار میگیرد. |
| 2. جذب پلاکتها به محل آسیب | پلاکتها از طریق پیامهای شیمیایی به محل آسیب جذب شده و به سطح رگ چسبیده میشوند. |
| 3. چسبیدن پلاکتها به همدیگر | پلاکتها پس از چسبیدن به سطح رگ تغییر شکل داده و به پلاکتهای دیگر چسبیده و تجمع میکنند. |
| 4. ترشح مواد شیمیایی | پلاکتها مواد شیمیایی مانند ADP و سروتونین را ترشح میکنند تا پلاکتهای بیشتری جذب شوند و رگها منقبض شوند. |
| 5. تشکیل لخته پلاکتی | پلاکتها یک لخته موقت به نام "پلاگ پلاکتی" تشکیل میدهند که خونریزی را متوقف میکند. |
| 6. تشکیل لخته فیبرینی | لخته پلاکتی با کمک پروتئینهای انعقادی به لختهای محکمتر به نام "لخته فیبرینی" تبدیل میشود. |
| 7. ترمیم بافت و جذب لخته | فرآیند ترمیم بافت شروع شده و لخته خون به مرور جذب میشود. پلاکتها با فاکتورهای رشد به تسریع ترمیم کمک میکنند. |
1. آسیب به رگ خونی
زمانی که رگ خونی دچار آسیب میشود (مثلاً بر اثر بریدگی یا ضربه)، دیواره داخلی رگ که معمولاً برای پلاکتها غیرقابل دسترس است، در معرض مواد خاصی مثل "کلاژن" قرار میگیرد.
2. جذب پلاکتها به محل آسیب
پلاکتها از طریق پیامهای شیمیایی از سلولهای آسیبدیده به محل آسیب جذب میشوند. این مواد شیمیایی پلاکتها را به سطح آسیبدیده میکشاند و باعث میشود که به دیواره رگ بچسبند.
3. چسبیدن پلاکتها به همدیگر (آغاز تجمع پلاکتی)
پلاکتها به سطح رگ آسیبدیده چسبیده و پس از آن تغییر شکل میدهند. این تغییرات به آنها اجازه میدهد که به پلاکتهای دیگر نیز بچسبند و یک لخته پلاکتی تشکیل دهند.
4. ترشح مواد شیمیایی
پلاکتها پس از فعال شدن مواد شیمیایی مختلفی مانند آدنوزین دی فسفات (ADP) و سروتونین را ترشح میکنند. این مواد باعث جذب پلاکتهای بیشتر به محل آسیب و انقباض رگهای خونی میشوند که خونریزی را کاهش میدهد.
5. تشکیل لخته پلاکتی (پلاگ پلاکتی)
پلاکتها به یکدیگر چسبیده و یک لخته موقت تشکیل میدهند که به آن "پلاگ پلاکتی" یا "تخته پلاکتی" گفته میشود. این لخته موقت به جلوگیری از خونریزی کمک میکند.
6. تشکیل لخته فیبرینی
به کمک پروتئینهای انعقادی مانند فیبرینوژن، لخته پلاکتی به لختهای محکمتر به نام "لخته فیبرینی" تبدیل میشود. این لخته باعث میشود که خونریزی متوقف شود و خون در محل آسیب متوقف گردد.
7. ترمیم بافت و جذب لخته
در نهایت، فرآیند ترمیم بافت آسیبدیده شروع میشود و لخته خون به مرور جذب میشود. پلاکتها به کمک فاکتورهای رشد خود این روند ترمیم را تسریع میکنند.
تعداد پلاکتها در خون
تعداد پلاکتها در خون به طور معمول بین 150,000 تا 450,000 پلاکت در هر میکرولیتر خون قرار دارد. این مقدار ممکن است بسته به شرایط مختلف بدن کمی تغییر کند.
| وضعیت | مقدار تعداد پلاکتها | نتیجه و اثرات |
|---|---|---|
| تعداد نرمال پلاکتها | 150,000 تا 450,000 پلاکت در هر میکرولیتر خون | عملکرد طبیعی پلاکتها در فرآیندهای انعقاد و ترمیم بافتها. |
| کاهش تعداد پلاکتها (ترومبوسیتوپنی) | کمتر از 150,000 پلاکت در هر میکرولیتر خون | افزایش خطر خونریزی غیرقابل کنترل، کبودیهای زیاد، خونریزی از لثه و بینی. |
| افزایش تعداد پلاکتها (ترومبوسیتوز) | بیشتر از 450,000 پلاکت در هر میکرولیتر خون | خطر افزایش لخته شدن خون، ایجاد سکته قلبی، سکته مغزی و ترومبوز عروق. |
کاهش یا افزایش تعداد پلاکتها:
کاهش تعداد پلاکتها (ترومبوسیتوپنی): وقتی تعداد پلاکتها کمتر از 150,000 در میکرولیتر خون باشد، ممکن است فرد دچار مشکلاتی مانند خونریزی غیرقابل کنترل، کبودیهای زیاد و خونریزی از لثهها و بینی شود.
افزایش تعداد پلاکتها (ترومبوسیتوز): وقتی تعداد پلاکتها بیشتر از 450,000 در میکرولیتر خون باشد، ممکن است خطر تشکیل لختههای خونی افزایش یابد و مشکلاتی مانند سکته مغزی، سکته قلبی و ترومبوز عروق ایجاد شود.
علل کاهش یا افزایش پلاکتها
کاهش یا افزایش تعداد پلاکتها میتواند به دلایل مختلفی رخ دهد. در اینجا به علل کاهش و افزایش پلاکتها اشاره میکنیم:
| وضعیت | علل کاهش پلاکتها (ترومبوسیتوپنی) | علل افزایش پلاکتها (ترومبوسیتوز) |
|---|---|---|
| اختلالات تولید پلاکت در مغز استخوان |
- آسیب به مغز استخوان (به دلیل بیماریها یا داروها) - کمبود ویتامین B12 یا فولات - آنمی آپلاستیک |
- اختلالات مغز استخوان (ترومبوسیتوز اولیه) |
| افزایش تجزیه پلاکتها |
- ترومبوسیتوپنی ایمنی (ITP) - عفونتهای ویروسی (مثل هپاتیت، HIV) - بیماریهای کبدی و طحال بزرگ شده |
- عفونتها (ذاتالریه، سل) - التهاب مزمن (آرتریت روماتوئید، بیماری التهابی روده) |
| مصرف داروها |
- داروهای شیمیدرمانی - هپارین (ترومبوسیتوپنی ناشی از هپارین) |
- کورتیکواستروئیدها (استروئیدها) |
| خونریزی یا جراحت | - خونریزی زیاد (به دلیل جراحی یا زخمهای شدید) | - جراحیهای بزرگ یا آسیبهای شدید |
| اختلالات خونی | - لنفوم و لوکمی (اختلالات خونی) | - نئوپلاسمها (سرطانها) مانند سرطان ریه یا معده |
| حاملگی | - افزایش پلاکتها در برخی از زنان باردار (بهویژه در سهماهه سوم بارداری) | |
| کمبود آهن | - کمبود آهن |
علل کاهش پلاکتها (ترومبوسیتوپنی):
اختلالات تولید پلاکت در مغز استخوان:
آسیب به مغز استخوان (به دلیل بیماریها یا داروها): مانند در شیمیدرمانی، سرطان خون، یا سایر اختلالات مغز استخوان.
کمبود ویتامین B12 یا فولات: که میتواند بر تولید پلاکتها در مغز استخوان تاثیر بگذارد.
اختلالات خودایمنی: مانند لوپوس که در آن سیستم ایمنی بدن پلاکتها را مورد حمله قرار میدهد.
آنمی آپلاستیک: یک وضعیت نادر که در آن مغز استخوان نمیتواند به اندازه کافی پلاکت تولید کند.
افزایش تجزیه پلاکتها:
ترومبوسیتوپنی ایمنی (ITP): سیستم ایمنی بدن پلاکتها را تخریب میکند.
عفونتها: عفونتهای ویروسی مانند هپاتیت، HIV، یا آنفولانزا میتوانند به کاهش پلاکتها منجر شوند.
بیماریهای کبدی و طحال بزرگ شده: مانند سیروز کبدی که میتواند باعث تجمع پلاکتها در طحال و کاهش تعداد آنها در خون شود.
مصرف داروها:
داروهایی مانند هپارین (که برای رقیق کردن خون استفاده میشود) میتوانند باعث کاهش تعداد پلاکتها شوند (ترومبوسیتوپنی ناشی از هپارین).
خونریزی یا جراحت:
خونریزی زیاد به دلیل جراحی، تصادف یا زخمهای شدید میتواند باعث کاهش پلاکتها شود.
اختلالات خونی:
بیماریهایی مانند لنفوم یا لوکمی که در آنها تولید غیرطبیعی سلولهای خونی باعث کاهش پلاکتها میشود.
علل افزایش پلاکتها (ترومبوسیتوز):
اختلالات ثانویه (مشکلات پزشکی دیگر):
عفونتها: برخی از عفونتها مانند ذاتالریه، سل، یا عفونتهای ویروسی میتوانند باعث افزایش پلاکتها شوند.
التهاب مزمن: بیماریهای التهابی مانند آرتریت روماتوئید و بیماری التهابی روده میتوانند موجب افزایش تولید پلاکتها شوند.
کمبود آهن: کاهش سطح آهن میتواند باعث افزایش پلاکتها در خون شود.
اختلالات مغز استخوان:
اختلالات مغز استخوان مانند ترومبوسیتوز اولیه (ترومبوسیتوپنی ناشی از بیماریهای مغز استخوان) که در آن مغز استخوان پلاکتهای بیش از حد تولید میکند.
نئوپلاسمها (سرطانها) مانند سرطان ریه یا سرطان معده که میتوانند باعث ترومبوسیتوز شوند.
جراحی یا آسیب شدید:
پس از جراحیهای بزرگ یا آسیبهای شدید، بدن ممکن است بهطور موقت تعداد پلاکتها را افزایش دهد تا خونریزی را متوقف کند.
حاملگی:
در برخی از زنان باردار، بهویژه در سهماهه سوم بارداری، تعداد پلاکتها ممکن است به طور طبیعی افزایش یابد.
استفاده از داروها:
برخی داروها مانند کورتیکواستروئیدها (استروئیدها) میتوانند باعث افزایش پلاکتها شوند.
آزمایشات مربوط به پلاکتها
آزمایشات مختلفی برای ارزیابی تعداد پلاکتها و عملکرد آنها در خون انجام میشود. این آزمایشها میتوانند کمک کنند تا پزشک علل مشکلات خونی مانند خونریزی یا لخته شدن غیرطبیعی را شناسایی کند. در اینجا برخی از مهمترین آزمایشات مربوط به پلاکتها آورده شده است:
| آزمایش | هدف آزمایش |
|---|---|
| شمارش کامل سلولهای خون (CBC) | اندازهگیری تعداد پلاکتها در خون و شناسایی کاهش یا افزایش پلاکتها (ترومبوسیتوپنی یا ترومبوسیتوز). |
| آزمایش زمان خونریزی (Bleeding Time) | ارزیابی عملکرد پلاکتها و توانایی آنها در توقف خونریزی. |
| آزمایش شمارش پلاکتها (Platelet Count) | شمارش دقیق تعداد پلاکتها در خون و شناسایی مشکلات تعداد پلاکتها. |
| آزمایش آنتیبادیهای ضد پلاکت | شناسایی وجود آنتیبادیهایی که پلاکتها را تخریب میکنند (مربوط به ترومبوسیتوپنی ایمنی - ITP). |
| آزمایش زمان لخته شدن فعال (aPTT) | ارزیابی عملکرد سیستم انعقادی خون و پلاکتها برای تشکیل لخته. |
| آزمایش زمان پروترومبین (PT) | ارزیابی عملکرد سیستم انعقادی خون و پلاکتها در تشکیل لخته و بررسی پروتئینهای انعقادی. |
| آزمایش توموگرام پلاکتی | بررسی توانایی پلاکتها برای تجمع و چسبیدن به یکدیگر در زمان آسیب به رگهای خونی. |
| آزمایش سطح فیبرینوژن | اندازهگیری سطح فیبرینوژن برای ارزیابی فرآیند لخته شدن خون و عملکرد پلاکتها. |
1. شمارش کامل سلولهای خون (CBC)
هدف: این آزمایش برای اندازهگیری تعداد پلاکتها در خون انجام میشود.
نتیجه: تعداد پلاکتها در هر میکرولیتر خون گزارش میشود. تعداد نرمال پلاکتها بین 150,000 تا 450,000 پلاکت در میکرولیتر خون است.
علائم: این آزمایش میتواند به شناسایی کاهش یا افزایش تعداد پلاکتها (ترومبوسیتوپنی یا ترومبوسیتوز) کمک کند.
2. آزمایش زمان خونریزی (Bleeding Time)
هدف: این آزمایش برای ارزیابی عملکرد پلاکتها و توانایی آنها در توقف خونریزی انجام میشود.
نتیجه: زمان خونریزی در شرایط خاص اندازهگیری میشود. زمان خونریزی طولانیتر ممکن است نشاندهنده عملکرد نامناسب پلاکتها باشد.
علائم: در شرایطی که پلاکتها نتوانند بهدرستی عملکرد خود را انجام دهند (مثل در بیماریهای خودایمنی یا اختلالات خونی)، زمان خونریزی ممکن است طولانیتر از حد نرمال باشد.
3. آزمایش شمارش پلاکتها (Platelet Count)
هدف: شمارش دقیق تعداد پلاکتها در خون.
نتیجه: این آزمایش برای تعیین تعداد پلاکتها بهطور خاص انجام میشود و به شناسایی مشکلات در تعداد پلاکتها کمک میکند.
علائم: اگر تعداد پلاکتها کمتر از 150,000 در میکرولیتر خون باشد، به کاهش پلاکتها (ترومبوسیتوپنی) اشاره دارد. اگر بیشتر از 450,000 پلاکت در میکرولیتر خون باشد، ممکن است نشاندهنده افزایش پلاکتها (ترومبوسیتوز) باشد.
4. آزمایش آنتیبادیهای ضد پلاکت (Anti-Platelet Antibodies)
هدف: برای شناسایی وجود آنتیبادیهایی که پلاکتها را در بدن تخریب میکنند.
نتیجه: این آزمایش در بیمارانی که به ترومبوسیتوپنی ایمنی (ITP) مبتلا هستند، انجام میشود.
علائم: اگر آنتیبادیهای ضد پلاکت شناسایی شوند، نشاندهنده تخریب پلاکتها توسط سیستم ایمنی بدن است.
5. آزمایش زمان لخته شدن فعال (Activated Partial Thromboplastin Time - aPTT)
هدف: برای ارزیابی عملکرد سیستم انعقادی خون و بررسی اینکه آیا پلاکتها و سایر پروتئینهای انعقادی بهدرستی عمل میکنند یا نه.
نتیجه: زمان لخته شدن طولانی ممکن است نشاندهنده اختلالات در پلاکتها یا پروتئینهای انعقادی باشد.
6. آزمایش زمان پروترومبین (Prothrombin Time - PT)
هدف: مشابه با aPTT، این آزمایش زمان لخته شدن را در خون اندازهگیری میکند.
نتیجه: برای ارزیابی توانایی پلاکتها در تشکیل لخته و عملکرد پروتئینهای انعقادی استفاده میشود.
7. آزمایش توموگرام پلاکتی (Platelet Aggregation Test)
هدف: بررسی توانایی پلاکتها برای تجمع و چسبیدن به یکدیگر در زمان آسیب به رگهای خونی.
نتیجه: این آزمایش به شناسایی اختلالات عملکردی پلاکتها کمک میکند.
8. آزمایش سطح فیبرینوژن
هدف: فیبرینوژن یک پروتئین مهم در فرآیند لخته شدن خون است و عملکرد آن مرتبط با پلاکتها است.
نتیجه: سطح پایین فیبرینوژن ممکن است نشاندهنده اختلال در فرآیند لخته شدن و عملکرد پلاکتها باشد.
چه عواملی باعث کاهش تعداد پلاکتها میشود؟
کاهش تعداد پلاکتها (ترومبوسیتوپنی) میتواند به دلایل مختلفی رخ دهد. برخی از عوامل عمده که باعث کاهش پلاکتها میشوند عبارتند از:
| عامل | توضیحات |
|---|---|
| اختلالات تولید پلاکت در مغز استخوان |
- آسیب به مغز استخوان (سرطان خون، شیمیدرمانی) - کمبود ویتامین B12 یا فولات - آنمی آپلاستیک |
| افزایش تجزیه پلاکتها |
- ترومبوسیتوپنی ایمنی (ITP) - عفونتها (هپاتیت، HIV، آنفولانزا) - بیماریهای خودایمنی (لوپوس) |
| مشکلات کبدی یا طحال بزرگ شده |
- سیروز کبدی - طحال بزرگ شده (هایپرتروفی طحالی) |
| مصرف داروها |
- شیمیدرمانی - هپارین (ترومبوسیتوپنی ناشی از هپارین) |
| خونریزی یا جراحت | - خونریزی شدید ناشی از جراحی، تصادف یا زخمهای بزرگ |
| اختلالات خونی |
- لنفوم و لوکمی - همولیز (تخریب گلبولهای قرمز) |
| حاملگی | - کاهش پلاکتها در دوران بارداری (خصوصاً در اواخر بارداری) |
| پوسیدگی یا آسیبهای محیطی | - آلودگیها، سموم و مواد شیمیایی تأثیر منفی بر تولید پلاکتها |
1. اختلالات تولید پلاکت در مغز استخوان:
آسیب به مغز استخوان: بیماریها یا شرایطی مانند سرطان خون (لنفوم، لوکمی)، شیمیدرمانی یا تابش اشعه میتوانند به مغز استخوان آسیب بزنند و تولید پلاکتها را کاهش دهند.
کمبود ویتامین B12 یا فولات: کمبود این ویتامینها میتواند بر تولید سلولهای خونی، از جمله پلاکتها، تاثیر بگذارد.
آنمی آپلاستیک: در این وضعیت نادر، مغز استخوان نمیتواند به اندازه کافی سلولهای خونی، از جمله پلاکتها، تولید کند.
2. افزایش تجزیه پلاکتها:
ترومبوسیتوپنی ایمنی (ITP): در این بیماری خودایمنی، سیستم ایمنی بدن به اشتباه پلاکتها را شناسایی کرده و آنها را از بین میبرد.
عفونتها: برخی عفونتهای ویروسی مانند هپاتیت، HIV، آنفولانزا یا تب دنگی میتوانند باعث کاهش تعداد پلاکتها شوند.
بیماریهای خودایمنی: اختلالات مانند لوپوس (Lupus) میتواند باعث تخریب پلاکتها توسط سیستم ایمنی بدن شود.
3. مشکلات کبدی یا طحال بزرگ شده:
سیروز کبدی: بیماری کبدی میتواند باعث افزایش تجمع پلاکتها در طحال شده و در نتیجه تعداد پلاکتها در خون کاهش یابد.
طحال بزرگ شده (هایپرتروفی طحالی): طحال بزرگ شده به علت بیماریهایی مانند سیروز کبدی یا بیماریهای خون، میتواند پلاکتها را در خود ذخیره کرده و از دسترس خون خارج کند.
4. مصرف داروها:
شیمیدرمانی: داروهای شیمیدرمانی به طور مستقیم بر تولید سلولهای خون، از جمله پلاکتها، تاثیر میگذارند.
هپارین: این داروی رقیقکننده خون میتواند باعث کاهش تعداد پلاکتها شود و به ویژه در مواردی که ترومبوسیتوپنی ناشی از هپارین (HIT) رخ دهد، تعداد پلاکتها به شدت کاهش مییابد.
5. خونریزی یا جراحت:
خونریزیهای شدید ناشی از جراحی، تصادف یا زخمهای بزرگ میتوانند به کاهش موقت تعداد پلاکتها منجر شوند، زیرا بدن برای جلوگیری از خونریزی از پلاکتها استفاده میکند.
6. اختلالات خونی:
لنفوم و لوکمی: این نوع از سرطانهای خون میتوانند منجر به کاهش تعداد پلاکتها شوند.
همولیز: در برخی شرایط مانند ترومبوسیتوپنی ناشی از همولیز، پلاکتها در اثر تخریب گلبولهای قرمز کاهش مییابند.
7. حاملگی:
در برخی موارد، کاهش تعداد پلاکتها در دوران بارداری (خصوصاً در اواخر بارداری) میتواند رخ دهد. این وضعیت معمولاً به طور موقت است و پس از زایمان برطرف میشود.
8. پوسیدگی یا آسیبهای محیطی:
آلودگیها و سموم: برخی سموم، آلودگیهای محیطی و مواد شیمیایی میتوانند بر تولید پلاکتها تاثیر منفی بگذارند.
چه عواملی باعث افزایش تعداد پلاکتها می شود؟
افزایش تعداد پلاکتها (ترومبوسیتوز) میتواند به دلایل مختلفی رخ دهد. برخی از عوامل عمده که باعث افزایش پلاکتها میشوند عبارتند از:
| عامل | توضیحات |
|---|---|
| عفونتها | - عفونتهای باکتریایی و ویروسی مانند ذاتالریه، سل، تب دنگی میتوانند موجب افزایش پلاکتها شوند. |
| التهاب مزمن | - بیماریهای التهابی مزمن مانند آرتریت روماتوئید، بیماری التهابی روده (کولیت اولسراتیو، کرون) |
| کمبود آهن | - کمبود آهن در برخی موارد ممکن است منجر به افزایش تعداد پلاکتها شود. |
| اختلالات مغز استخوان | - بیماریهای مانند میلوفیبروز و پلیسیتمی ورا که بر تولید پلاکتها تاثیر میگذارند. |
| سرطانها | - برخی سرطانها مانند سرطان ریه، معده، و برخی از سرطانهای خون میتوانند باعث افزایش پلاکتها شوند. |
| جراحیهای بزرگ یا آسیبهای شدید | - پس از جراحیهای بزرگ یا آسیبهای شدید، بدن برای جلوگیری از خونریزی پلاکتهای بیشتری تولید میکند. |
| حاملگی | - افزایش پلاکتها در دوران بارداری، به ویژه در سهماهه سوم، معمولاً بیخطر است. |
| داروها | - مصرف داروهایی مانند کورتیکواستروئیدها میتواند باعث افزایش تعداد پلاکتها شود. |
| خونریزی و جبران آن | - در صورت خونریزی شدید، مغز استخوان پلاکتهای بیشتری تولید میکند تا کمبود آنها جبران شود. |
| اختلالات غدد درونریز | - بیماریهایی مانند هیپرپاراتیروئیدیسم و برخی اختلالات تیروئیدی میتوانند منجر به افزایش پلاکتها شوند. |
1. عفونتها
عفونتهای باکتریایی و ویروسی: بیماریهایی مانند ذاتالریه، سل، یا تب دنگی میتوانند موجب افزایش تولید پلاکتها در بدن شوند.
2. التهاب مزمن
بیماریهای التهابی مزمن: بیماریهایی مانند آرتریت روماتوئید، بیماری التهابی روده (کولیت اولسراتیو، کرون)، و سایر بیماریهای التهابی میتوانند باعث افزایش پلاکتها شوند.
3. کمبود آهن
کمبود آهن: در برخی از موارد کمبود آهن، بدن ممکن است به طور غیرطبیعی تعداد پلاکتها را افزایش دهد.
4. اختلالات مغز استخوان
ترومبوسیتوز اولیه (اختلالات مغز استخوان): بیماریهایی مانند میلوفیبروز و پلیسیتمی ورا که به طور مستقیم بر مغز استخوان تاثیر میگذارند، میتوانند باعث تولید بیش از حد پلاکتها شوند.
5. سرطانها
سرطانها: برخی از انواع سرطانها مانند سرطان ریه، معده، و برخی از سرطانهای خون میتوانند موجب افزایش تعداد پلاکتها شوند.
6. جراحیهای بزرگ یا آسیبهای شدید
پس از جراحیهای بزرگ یا آسیبهای شدید: بدن ممکن است به طور موقت پلاکتها را برای جلوگیری از خونریزی زیاد تولید کند، که میتواند باعث افزایش تعداد آنها شود.
7. حاملگی
حاملگی: در دوران بارداری، به ویژه در سهماهه سوم، ممکن است تعداد پلاکتها افزایش یابد. این افزایش معمولاً بیخطر است و بعد از زایمان به حالت نرمال برمیگردد.
8. داروها
داروها: مصرف برخی داروها مانند کورتیکواستروئیدها میتواند باعث افزایش تعداد پلاکتها شود.
9. خونریزی و جبران آن
خونریزی شدید و جبران آن: در صورتی که بدن دچار خونریزی شدید شود، ممکن است مغز استخوان برای جبران کمبود پلاکتها تولید بیشتری داشته باشد، که باعث افزایش تعداد آنها میشود.
10. اختلالات غدد درونریز
اختلالات هورمونی و غدد درونریز: بیماریهایی مانند هیپرپاراتیروئیدیسم و برخی اختلالات تیروئیدی میتوانند موجب افزایش تولید پلاکتها شوند.
چگونه می توان از افزایش تعداد پلاکت ها جلوگیری کرد؟
جلوگیری از افزایش تعداد پلاکتها بستگی به علت اصلی آن دارد. در مواردی که افزایش پلاکتها به علت بیماریهای خاص یا عوامل محیطی رخ میدهد، اقدامات پیشگیرانه و درمانهای خاص میتواند مؤثر باشد. در اینجا برخی از روشهای عمومی برای جلوگیری از افزایش تعداد پلاکتها آورده شده است:
| روش پیشگیری | توضیحات |
|---|---|
| مدیریت بیماریهای مزمن | - درمان بیماریهای التهابی (آرتریت روماتوئید، بیماریهای التهابی روده) با داروهای ضد التهابی و سرکوبکننده سیستم ایمنی. |
| جلوگیری از عفونتها | - درمان به موقع عفونتها با آنتیبیوتیکها یا داروهای ضد ویروسی برای جلوگیری از افزایش پلاکتها. |
| جلوگیری از کمبود مواد مغذی |
- تأمین آهن کافی از طریق مصرف مواد غذایی غنی از آهن (گوشت قرمز، لوبیا) - تأمین ویتامین B12 و فولات از طریق مواد غذایی. |
| پیشگیری از بیماریهای سرطانی | - غربالگری منظم برای سرطانها و مراجعه به پزشک در صورت مشاهده علائم نگرانکننده. |
| کنترل داروها | - بررسی داروهای مصرفی (مانند کورتیکواستروئیدها) و مشورت با پزشک در مورد تغییرات دارویی. |
| مراقبت در دوران بارداری | - پیگیری سلامت بارداری با معاینات منظم و بررسی وضعیت پلاکتها در دوران بارداری. |
| پیشگیری از خونریزیهای شدید | - مراقبتهای پس از جراحی یا آسیبهای شدید برای جلوگیری از افزایش پلاکتها به دلیل خونریزی. |
| سبک زندگی سالم |
- رژیم غذایی متعادل و مصرف مواد غذایی غنی از فیبر، ویتامینها و مواد معدنی. - ورزش منظم برای تقویت سیستم ایمنی. |
| پیشگیری از آسیبهای محیطی | - کاهش تماس با سموم و آلودگیهای محیطی از طریق استفاده از ماسکها و تهویه مناسب. |
1. مدیریت بیماریهای مزمن
درمان بیماریهای التهابی: بیماریهایی مانند آرتریت روماتوئید یا بیماریهای التهابی روده میتوانند باعث افزایش پلاکتها شوند. درمان این بیماریها با داروهای ضد التهابی یا داروهای سرکوبکننده سیستم ایمنی میتواند به کاهش خطر کمک کند.
مدیریت عفونتها: عفونتهای باکتریایی یا ویروسی میتوانند باعث افزایش پلاکتها شوند. درمان به موقع عفونتها با آنتیبیوتیکها یا داروهای ضد ویروسی میتواند از بروز این مشکل جلوگیری کند.
2. جلوگیری از کمبود مواد مغذی
تامین آهن کافی: کمبود آهن میتواند باعث افزایش پلاکتها شود. بنابراین، مصرف مواد غذایی غنی از آهن مانند گوشت قرمز، لوبیا، و سبزیجات برگ سبز میتواند به پیشگیری از این مشکل کمک کند.
تامین ویتامینها: کمبود ویتامینهای B12 و فولات میتواند بر تولید سلولهای خونی تأثیر بگذارد. مصرف غذاهایی که این ویتامینها را دارند، مانند گوشت، تخممرغ، لبنیات، و سبزیجات برگ سبز، به حفظ تعادل پلاکتها کمک میکند.
3. پیشگیری از بیماریهای سرطانی
غربالگری منظم برای سرطانها: برخی از سرطانها، به ویژه سرطانهای خون یا سایر سرطانهای درگیر با مغز استخوان، میتوانند باعث افزایش پلاکتها شوند. انجام غربالگریهای منظم و مراجعه به پزشک در صورت وجود علائم نگرانکننده میتواند به شناسایی زودهنگام سرطانها کمک کند.
4. کنترل داروها
بررسی داروهای مصرفی: داروهایی مانند کورتیکواستروئیدها میتوانند باعث افزایش پلاکتها شوند. اگر دارویی مصرف میکنید که ممکن است باعث این مشکل شود، باید با پزشک خود مشورت کرده و در صورت لزوم دوز دارو یا نوع آن را تغییر دهید.
5. مراقبت در دوران بارداری
پیگیری سلامت بارداری: افزایش پلاکتها در دوران بارداری معمولاً طبیعی است، اما باید تحت نظارت پزشک قرار گیرد. انجام معاینات منظم و بررسی وضعیت سلامت مادر و جنین میتواند از مشکلات احتمالی جلوگیری کند.
6. پیشگیری از خونریزیهای شدید
مراقبت در جراحیها و آسیبها: در صورتی که جراحی یا آسیب شدیدی داشته باشید، تعداد پلاکتها ممکن است برای جبران خونریزی افزایش یابد. رعایت دستورالعملهای پزشکی پس از جراحیها و مراقبتهای پس از آسیب میتواند به جلوگیری از افزایش موقت پلاکتها کمک کند.
7. سبک زندگی سالم
رژیم غذایی متعادل: تغذیه سالم و متعادل با مصرف مواد غذایی غنی از فیبر، ویتامینها و مواد معدنی میتواند به سلامت عمومی بدن کمک کند و از مشکلات خونی مانند افزایش پلاکتها جلوگیری کند.
ورزش منظم: انجام ورزشهای منظم میتواند به تقویت سیستم ایمنی و کاهش التهاب کمک کرده و از افزایش پلاکتها جلوگیری کند.
8. پیشگیری از آسیبهای محیطی
کاهش قرارگیری در معرض سموم: برخی سموم و آلودگیهای محیطی میتوانند بر تعداد پلاکتها تأثیر بگذارند. استفاده از ماسکها، تهویه مناسب و کاهش تماس با مواد شیمیایی میتواند از آسیب به پلاکتها جلوگیری کند.














ارسال نظر